Mặc dù có nhiều tiến bộ trong điều trị, suy tim vẫn là một trong những bệnh mắc kèm và nguyên nhân gây tử vong hàng đầu thế giới. Ở Hoa Kỳ nói riêng, mặc dù tỷ lệ mắc suy tim nhìn chung giảm, nhưng tỷ lệ mắc suy tim phân suất máu bảo tồn vẫn tiếp tục có xu hướng tăng. Suy tim phân suất máu bảo tồn chiếm đến hơn 50% trường hợp mắc suy tim.
Trước đây, kiểm soát suy tim chỉ giới hạn trong việc kiểm soát các bệnh mắc kèm. Tuy nhiên, trong nhiều thập kỷ qua đã có nhiều tiến bộ về mặt sinh bệnh học, chẩn đoán, tiên lượng và chiến lược kiểm soát suy tim phân suất máu bảo tồn. Hướng dẫn kiểm soát suy tim phân suất máu bảo tồn của Viện Tim mạch Hoa Kỳ (American College of Cardiology – ACC) năm 2023 được đưa ra nhằm cung cấp những khuyến cáo dựa trên bằng chứng mới để cải thiện chất lượng chăm sóc bệnh nhân suy tim1.
Bài viết xin lược dịch ngắn gọn những điểm mới về chiến lược kiểm soát suy tim phân suất máu giảm.
TÓM LƯỢC
Nhiều bệnh nhân suy tim tìm đến trung tâm chăm sóc ban đầu vì những triệu chứng như khó thở, gặp khó khăn khi vận động và/hoặc dấu hiệu sung huyết. Nhân viên y tế làm việc ở trung tâm chăm sóc ban đầu nên nhận thức được suy tim phân suất máu bảo tồn khi chẩn đoán phân biệt khó thở, gặp khó khăn khi vận động và phù.
Nên tiến hành xét nghiệm sau khi cân nhắc tiền sử và thăm khám lâm sàng để chẩn đoán loại trừ và xác định các bệnh lý mắc kèm. Nên đưa ra kế hoạch điều trị chú trọng vào việc kiểm soát bệnh mắc kèm và các biện pháp kiểm soát không dùng thuốc và phác đồ dùng thuốc theo hướng dẫn. Vì bệnh nhân suy tim thường không chủ động tìm đến bác sĩ tim mạch ngay từ ban đầu, do vậy chăm sóc liên ngành là một trong những giải pháp quan trọng trong kiểm soát bệnh nhân suy tim1.
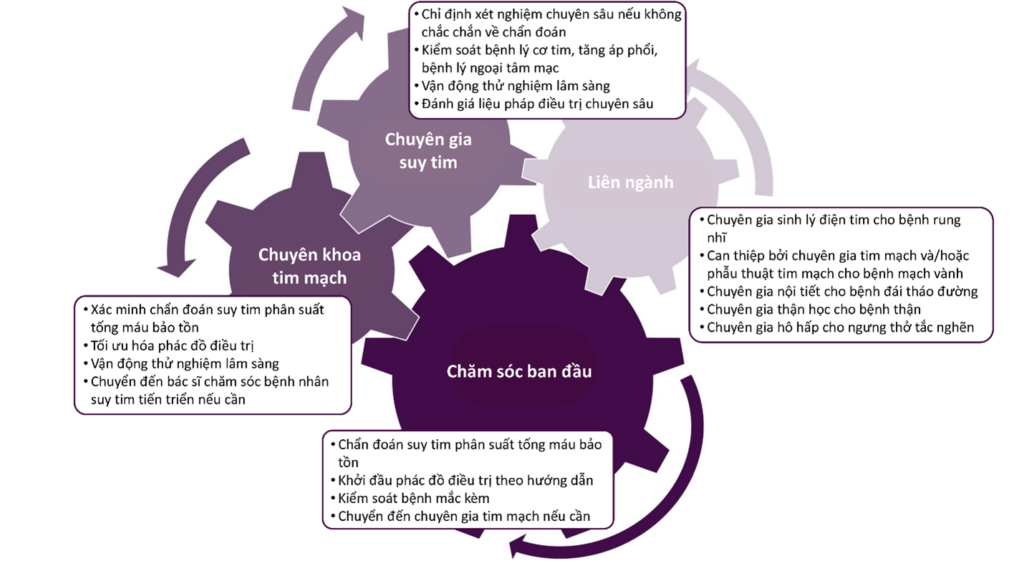
 Hình 1. Tiếp cận chăm sóc bệnh nhân suy tim phân suất tống máu bảo tồn
Hình 1. Tiếp cận chăm sóc bệnh nhân suy tim phân suất tống máu bảo tồn
KIỂM SOÁT SUY TIM PHÂN SUẤT MÁU BẢO TỒN
Kiểm soát suy tim phân suất máu bảo tồn nên tập trung vào những vấn đề sau:
- Phân tầng nguy cơ và kiểm soát bệnh mắc kèm, bao gồm tăng huyết áp, đái tháo đường, béo phì, rung nghĩ, bệnh mạch vành, bệnh thận mạn và ngưng thở tắc nghẽn khi ngủ.
- Kiểm soát không dùng thuốc, bao gồm tập thể dục, giảm cân và sử dụng thiết bị theo dõi động mạch phổi không dây cấy được.
- Kiểm soát triệu chứng và giảm nhẹ bằng thuốc lợi tiểu quai, thuốc ức chế kênh đồng vận chuyển natri-glucose 2 (sodium – glucose cotransporter 2 inhibitor – SGLT2i), chất đối vận thụ thể mineralocorticoid (mineralocorticoid antagonist – MRA), chất ức chế thụ thể angiotensin neprilysin (angiotensin receptor–neprilysin inhibitor – ARNI) và chất chẹn thụ thể angiotensin (angiotensin receptor blocker – ARB).
Phác đồ điều trị suy tim phân suất tống máu bảo tồn theo hướng dẫn
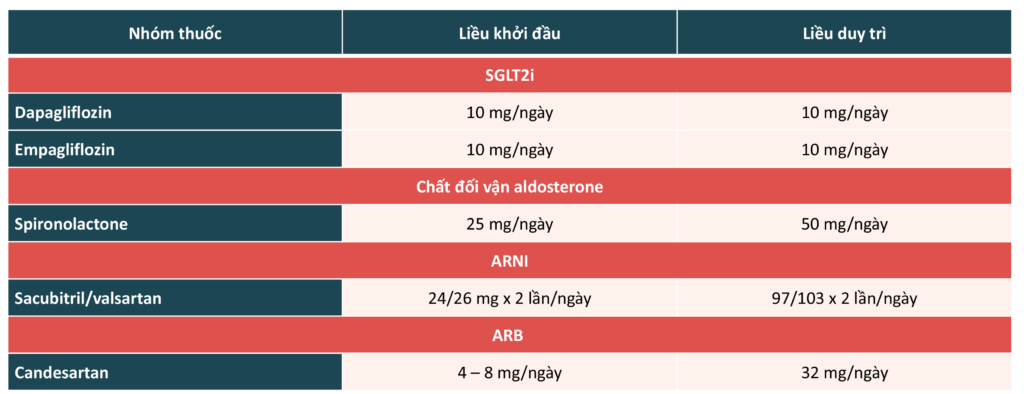
Nhiều thử nghiệm lâm sàng đã chứng minh được lợi ích của phác đồ điều trị theo hướng dẫn ở bệnh nhân suy tim phân suất tống máu bảo tồn. Khởi đầu điều trị bằng thuốc là giải pháp quan trọng để cải thiện triệu chứng và chức năng, đồng thời giảm gánh nặng của bệnh tật và tỷ lệ tử vong liên quan đến suy tim2 – 6. Khởi đầu điều trị bằng phác đồ theo hướng dẫn là lựa chọn an toàn và hiệu quả đối với cả suy tim cấp và mạn tính. Liều khởi đầu và liều đích khuyến cáo trong phác đồ điều trị suy tim phân suất tống máu bảo tồn theo hướng dẫ được thể hiện trong bảng 1. Nên cân nhắc những thận trọng và chống chỉ định khi kê đơn (bảng 2, hình 2).
Bảng 1. Liều khởi đầu và liều đích của các thuốc trong phác đồ điều trị suy tim phân suất tống máu bảo tồn theo hướng dẫn
Bảng 2. Chống chỉ định và thận trọng cho SGLT2i, MRA, ARNI và ARB
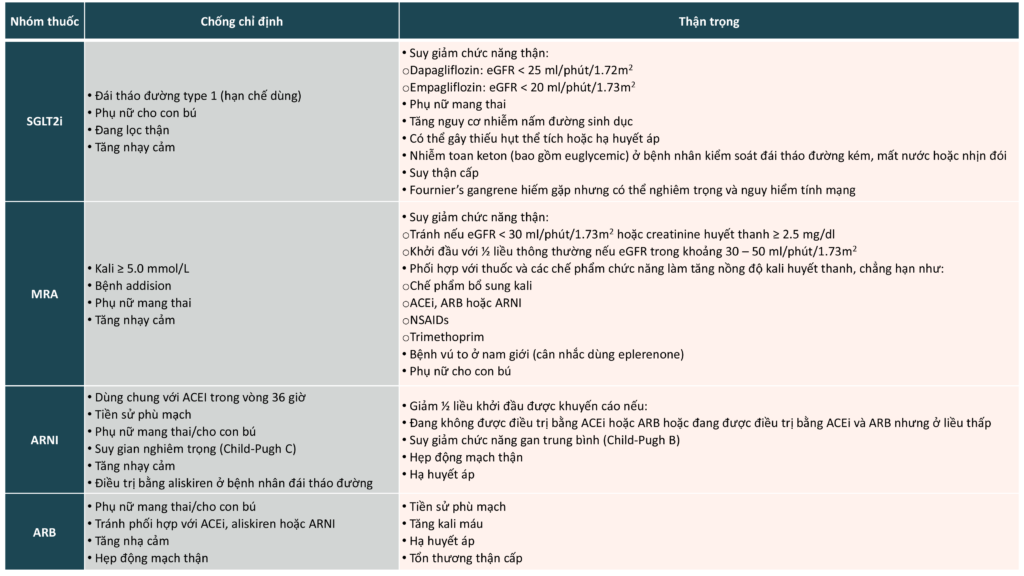
Thuốc lợi tiểu nên được lựa chọn một cách thận trọng nếu cần thiết để giảm sung huyết và cải thiện triệu chứng. Nên chú ý rằng thuốc chẹn beta có thể được lựa chọn cho bệnh nhân suy tim phân suất tống máu bảo tồn có chỉ định, bao gồm bệnh nhân có tiền sử nhồi máu cơ tim (trong 3 năm trở lại đây), đau thắt ngực hoặc rung nhĩ, tuy nhiên nên theo dõi khả năng dung nạp vận động do nguy cơ mất khả năng điều biến tần số1.
1. Chất ức chế kênh đồng vận chuyển natri-glucose 2 – SGLT2i
SGLT2i ban đầu được nghiên cứu và phát triển nhằm mục đích kiểm soát đường huyết ở bệnh nhân đái tháo đường type 2. Sau đó, SGLT2i đã cho thấy lợi ích trên tim mạch ngay cả ở bệnh nhân không mắc đái tháo đường type 2. Cụ thể, SGLT2i làm giảm có ý nghĩa nguy cơ nhập viện do suy tim và tỷ lệ tử vong do tim mạch ở mọi phân nhóm bệnh nhân suy tim. Do vậy, SGLT2i nên được lựa chọn để điều trị cho mọi bệnh nhân suy tim phân suất tống máu bảo tồn mà không bị chống chỉ định.
Những thử nghiệm lâm sàng đánh giá trực tiếp hiệu lực của SGLT2i ở bệnh nhân suy tim có phân suất tống máu thất trái ≥ 40% bao gồm DELIVER (dapagliflozin) và EMPEROR-Preserved (empagliflozin). Kết quả của phân tích gộp cũng cho thấy SGLT2i cũng có lợi ích trong việc cải thiện tổng trạng của bệnh nhân, đặc biệt là giảm nhẹ triệu chứng [7, 8]. Gần đây, thử nghiệm lâm sàng EMPULSE nhằm đánh giá hiệu lực của empagliflozin ở bệnh nhân nhập viện do suy tim mất bù cấp. Kết quả cho thấy empagliflozin cải thiện có ý nghĩa kết cục gộp thứ phát (tử vong, biến cố liên quan đến suy tim) và tổng trạng của bệnh nhân9.
Thông tin bên lề: Cuối tháng 5/2023, thêm một hoạt chất thuộc nhóm SGLT2i – sotagliflozin đã được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ chấp thuận cho chỉ định suy tim (cả suy tim phân suất tống máu giảm và phân suất tống máu bảo tồn). Click vào đường link để xem chi tiết: https://docquity.app.link/1I5L150fhAb
2. Chất đối kháng mineralocorticoid – MRA
MRA cải thiện có ý nghĩa chức năng tâm trương ở bệnh nhân suy tim phân suất tống máu bảo tồn. Spironolactone có thể giảm nguy cơ nhập viện ở bệnh nhân suy tim phân suất tống máu bảo tồn, tuy nhiên, cần phải theo dõi nồng độ kali máu và chức năng thận để giảm nguy cơ tăng kali máu và suy giảm chức năng thận.
Mặc dù MRA không chứng minh được lợi ích cải thiện chất lượng sống hoặc khả năng vận động ở bệnh nhân suy tim phân suất tống máu bảo tồn, nhưng MRA vẫn cho thấy lợi ích cân bằng lợi tiểu, kiểm soát tình trạng tăng huyết áp và giảm tỷ lệ nhập viện do suy tim.
3. Chất ức chế thụ thể angiotensin neprilysin – ARNI
Sacubitril ức chế neprilysin – enzym bất hoạt nhiều peptide vận mạch quan trọng tham gia vào con đường sinh bệnh học và tiến triển của suy tim. Các peptide này bao gồm: natriuretic peptide, bradykinin và hợp chất P. Việc phối hợp với valsartan là cần thiết, để không làm ảnh hưởng đến hiệu quả của sacubitril. Một số tác động bất lợi như tăng nồng độ creatinine và tăng kali máu ít khi được báo cáo khi điều trị bằng sacubitril/valsartan, tuy nhiên hạ huyết áp quá mức và phù mạch lại thường gặp hơn.
Hiệu lực của ARNI trên bệnh nhân suy tim được thử nghiệm qua nghiên cứu PARAGON-HF [5]. Trong văn bản chấp thuận chỉ định trên bệnh nhân suy tim của ARNI, FDA phát biểu rằng ARNI có thẻ làm giảm nguy cơ tử vong do tim mạch và nhập viện do suy tim ở bệnh nhân trưởng thành mắc suy tim mạn. Những lợi ích này được quan sát rõ ở bệnh nhân có phân suất tống máu thất trái dưới mức bình thường.
4. Chất chẹn thụ thể angiotensin – ARB
Mặc dù ARNI có vẻ có hiệu quả hơn ARB, nhưng có thể lựa chọn ARB nếu bệnh nhân bị chống chỉ định với ARNI. ACEi không được xem là lựa chọn thay thế hợp lý do perindopril không cho thấy lợi ích trong thử nghiệm PEP – CHF (thử nghiệm trên bệnh nhân cao tuổi bị suy tim mạn tính).
Thử nghiệm chứng minh hiệu lực của ARB trên bệnh nhân suy tim là CHARM (candesartan) và I – PRESERVE (ibesartan). CHARM cho thấy candesartan có thể làm giảm trung bình tỷ lệ nhập viện do suy tim, tuy nhiên I-PRESERVE lại không có thấy rằng ibersartan có bất kỳ lợi ích nào trong việc giảm tỷ lệ tử vong do nguyên nhân tim mạch hoặc nhập viện trên tim mạch [10, 11]. Kết quả của 2 thử nghiệm không có sự đồng thuận, tuy nhiên tỷ lệ ngưng ibesartan lên tới 34% và tỷ lệ bệnh nhân được điều trị bằng ACEi là 40% trong I-PRESERVE. Những yếu tố này có thể là nguyên nhân gây ảnh hưởng đến lợi ích ghi nhận được của ibesartan, từ đo có những khác biệt đáng kể giữa CHARM và I-PRESERVE.
Khác biệt về giới tính trong phác đồ điều trị suy tim theo hướng dẫn
Khác biệt đáng kể đã ghi nhận được giữa nam giới và nữ giới trong đáp ứng điều trị với suy tim phân suất tống máu bảo tồn. Nữ giới bị suy tim phân suất tống máu bảo tồn có thể đáp ứng tốt hơn với điều trị có thể là do nữ giới thường có kích thước của phòng thất trái nhỏ hơn, từ đó nữ giới thường cho thấy phân suất tống máu thất trái cao hơn nam giới. Nói một cách đơn giản hơn, phân suất tống máu thất trái 50 – 55% ở nữ giới có thể được xem là thấp so với nam giới.
Tiếp cận phác đồ điều trị theo hướng dẫn: khởi đầu và chỉnh liều
Ngoài trừ bệnh nhân bị chống chỉ định, tất cả bệnh nhân được chẩn đoán suy tim phân suất máu bảo tồn nên được điều trị bằng SGLT2i để làm giảm tỷ lệ tử vong do tim mạch và nhập viện do suy tim và cải thiện tổng trạng. SGLT2i nên được cân nhắc khởi đầu ở cả bệnh nhân suy tim phân suất tống máu bảo tồn ngoại trú và bệnh nhân suy tim mất bù cấp. Ở bệnh nhân suy tim với phân suất tống máu thất trái < 55 – 60%, MRA, ARNI hoặc ARB (ARB trong trường hợp ARNI không sẵn có) có thể được cân nhắc (hình 2). ARNI và MRA nên được chỉnh đến liều tối đa có thể được dung nạp dựa trên triệu chứng, huyết áp, nồng độ kali, creatinine.
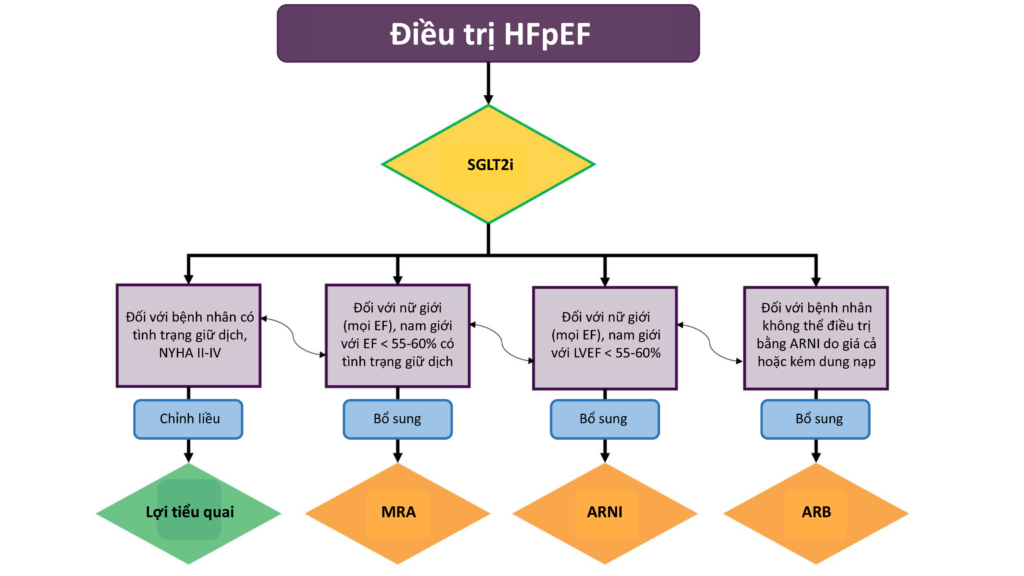
Hình 2. Khởi đầu và chỉnh liều các thuốc trong phác đồ điều trị suy tim
Biện pháp không dùng thuốc
1. Tập thể dục và hạn chế calo
Phác đồ điều trị suy tim có thể hỗ trợ làm giảm triệu chứng suy tim, nguy cơ nhập viện và tỷ lệ tử vong. Giảm khả năng vận động mà triệu chứng quan trọng của suy tim phân suất máu bảo tồn, do vậy, cải thiện khả năng vận động là một trong những mục tiêu quan trọng. Để cải thiện khả năng vận động của bệnh nhân, hướng dẫn điều trị khuyến cáo nên tối ưu hóa kiểm soát thể tích tuần hoàn và điều trị các bệnh mắc kèm.
Lối sống tĩnh tại và béo phì có mối liên hệ chặt chẽ với tình trạng sức khỏe không tối ưu và tiên lượng suy tim phân suất tống máu bảo tồn xấu hơn. Nên tuân thủ khuyến cáo trong hướng dẫn của ACC/AHA năm 2019 về việc phòng ngừa bệnh tim mạch, bao gòm tự giám sát chế độ ăn, hoạt động thể chất và cân nặng. Tăng cường vận động, ưu tiên các bài tập aerobic trong ≥ 150 phút/tuần được khuyến cáo để giảm cân.
Về vấn đề tập thể dục, một thử nghiệm lâm sàng trên hơn 100 bệnh nhân suy tim phân suất tống máu bảo tồn mắc kèm béo phì cho thấy tập thể dục có thể có lợi ở nhóm bệnh nhân này, đặc biệt là cải thiện chức năng. Mặc dù cải thiện chức năng vận động gây ra nhiều ảnh hưởng đến chất lượng cuộc sống và các bệnh mắc kèm. Tuy nhiên, thử nghiệm phân bố ngẫu nhiên với cỡ mẫu lớn hơn là cần thiết để đánh giá tác động của vận động đến tiên lượng bệnh.
2. Theo dõi áp lực động mạch phổi
Kiểm soát thể tích tuần hoàn là một trọng những chiến lược quan trọng trong kiểm soát suy tim phân suất tống máu bảo tồn, do vậy, các thiết bị đã được phát triển để theo dõi áp lực làm đầy để hướng dẫn điều trị lợi tiểu. Vai trò của thiết bị cảm ứng động mạch phổi cấy được của công ty Abbott đã được đánh gái trong thử nghiệm CHAMPION. Kết quả cho thấy chiến lược chăm sóc dựa trên thiết bị đo lường động mạch phổi có thể làm giảm có ý nghĩa tỷ lệ nhập viện do suy tim, kể cả bệnh nhân có phân suất tống máu thất trái ≥ 40%. Một số thiết bị khác trong kiểm soát suy tim phân suất tống máu bảo tồn như thiết bị phân tích thể tích tuần hoàn, công cụ thông vách liên nhĩ, đốt thần kinh tạng hoặc thiết bị điều biến co bóp tim đều đang được đánh giá, hiệu lực của những thiết bị này vẫn chưa được làm sáng tỏ12.
Kiểm soát bệnh mắc kèm
Chiến lược kiểm soát bệnh mắc kèm được thể hiện trong hình 3.
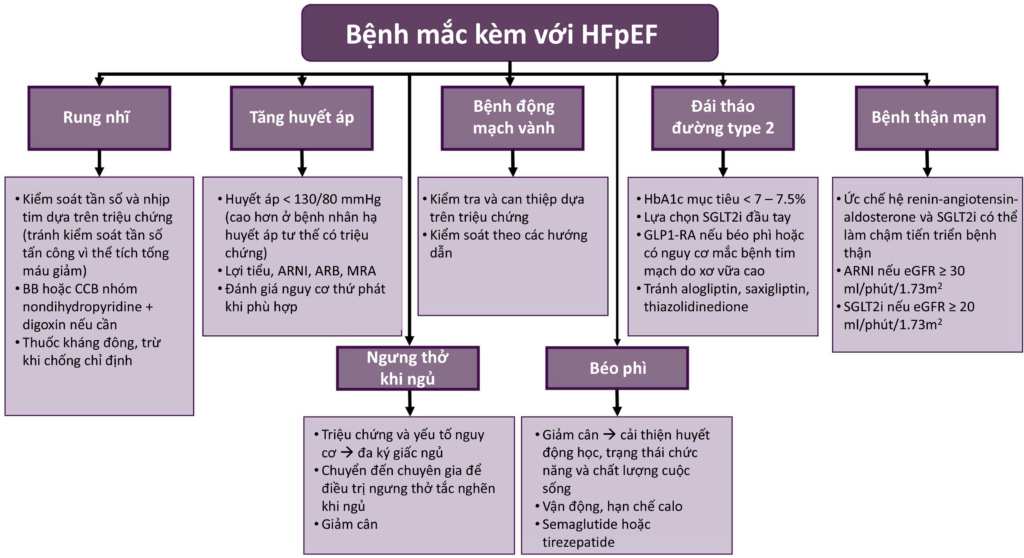
 Hình 3. Chiến lược kiểm soát bệnh mắc kèm ở bệnh nhân suy tim phân suất tống máu bảo tồn
Hình 3. Chiến lược kiểm soát bệnh mắc kèm ở bệnh nhân suy tim phân suất tống máu bảo tồn
TÀI LIỆU THAM KHẢO
- Kittleson MM, Panjrath GS, Amancherla K, Davis LL, Deswal A, Dixon DL, Januzzi JL Jr, Yancy CW. 2023 ACC Expert Consensus Decision Pathway on Management of Heart Failure With Preserved Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol. 2023 May 9;81(18):1835-1878. doi: 10.1016/j.jacc.2023.03.393.
- Shah KS, Xu H, Matsouaka RA, et al. Heart failure with preserved, borderline, and reduced ejection fraction: 5 year outcomes. J Am Coll Cardiol. 2017;70:2476–2486.
- Bozkurt B, Coats AJ, Tsutsui H, et al. Universal definition and classification of heart failure: a report of the Heart Failure Society of America, Heart Failure Association of the European Society of Cardiology, Japanese Heart Failure Society and Writing Committee of the Universal Definition of Heart Failure. J Card Fail. Published online February 7, 2021. https://doi.org/10.1016/j.cardfail.2021.01.022
- McKee PA, Castelli WP, McNamara PM, et al. The natural history of congestive heart failure: the Framingham study. N Engl J Med. 1971;285:1441
- Logeart D, Saudubray C, Beyne P, et al. Comparative value of doppler echocardiography and B-type natriuretic peptide assay in the etiologic diagnosis of acute dyspnea. J Am Coll Cardiol. 2002;40:1794-1800.
- Jayaraj A, Raju S, May C, et al. The diagnostic unreliability of classic physical signs of lymphedema. J Vasc Surg Venous Lymphat Disord. 2019;7:890 897.
- Solomon SD, McMurray JJV, Claggett B, et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med. 2022;387: 1089–1098.
- Anker SD, Butler J, Filippatos G, et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med. 2021;385:1451–1461.
- Voors AA, Angermann CE, Teerlink JR, et al. The SGLT2 inhibitor empagliflozin in patients hospitalized for acute heart failure: a multinational randomized trial. Nat Med. 2022;28:568–574
- Yusuf S, Pfeffer MA, Swedberg K, et al. Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the CHARM-Preserved trial. Lancet. 2003;362:777–781
- Massie BM, Carson PE, McMurray JJ, et al. Irbesartan in patients with heart failure and preserved ejection fraction. N Engl J Med. 2008;359:2456–2467
- Abraham WT, Adamson PB, Bourge RC, et al. Wireless pulmonary artery haemodynamic monitoring in chronic heart failure: a randomised controlled trial. Lancet. 2011;377:658–666.