วัยรุ่นชายอายุ 15 ปีถูกส่งตัวมาที่แผนกผู้ป่วยเด็กด้วยปัญหาเกี่ยวกับพัฒนาการด้านร่างกายที่ต่ำกว่าเกณฑ์และการเข้าสู่วัยเจริญพันธุ์ที่ช้ากว่าปกติ สิ่งที่ผู้ป่วยต้องเผชิญไม่ใช่แค่เพียงความแตกต่างเมื่อเทียบกับเด็กในวัยเดียวกันเท่านั้น ที่สำคัญคือเขายังเตี้ยกว่าแฝดผู้น้องของเขาอย่างเห็นได้ชัดอีกด้วย ความวิตกกังวลของผู้ป่วยและครอบครัวทวีความรุนแรงขึ้นพร้อมกับความรู้สึกอายในเวลาที่ต้องเข้าสังคม ทำให้พ่อและแม่ตัดสินใจพาเขามาพบแพทย์ในครั้งนี้
ผลการตรวจร่างกาย
- ส่วนสูง 131.5 cm น้ำหนัก 25 kg (ทั้งส่วนสูงและน้ำหนักน้อยกว่าเปอร์เซ็นไทล์ที่ 3)
- ใบหน้าเล็กอย่างเห็นได้ชัด วัดเส้นรอบศีรษะ (occipitofrontal circumference) ได้ 54 cm ซึ่งต่ำกว่าช่วงปกติ
- ความยาวของช่วงแขน (arm span) 138 cm
- สัดส่วนช่วงแขนต่อความสูง (arm span to height ratio) เท่ากับ 1:1.05
- อายุกระดูกเท่ากับเด็กอายุ 7 ปี
- ความยาวอวัยวะเพศวัดได้ 4.5 cm และปริมาตรอัณฑะ 2 ml ยังไม่มีขนบริเวณหัวหน่าว
- ความดันโลหิต 80/50 mmHg เสียงการเต้นของหัวใจปกติ
- การตรวจสมองด้วย CT Scan ไม่พบความปกติ
- เสียงเล็กและเบา
- ขี้อาย แต่สื่อสารได้อย่างชาญฉลาดและร่าเริงดี ปัจจุบันเรียนอยู่ในระดับเดียวกับแฝดน้อง
ประวัติที่เกี่ยวข้อง
- พ่อแม่ให้ข้อมูลว่าเริ่มสังเกตเห็นความแตกต่างเรื่องส่วนสูงของคู่แฝดทั้งสองมาตั้งแต่อายุ 6 ปีแล้ว แต่ไม่ได้ปรึกษาแพทย์หรือทำการรักษาใด ๆ จนเมื่อพวกเขาเริ่มเข้าสู่วัยรุ่นที่ความแตกต่างเห็นได้อย่างชัดเจนมากขึ้นเรื่อย ๆ และผู้ป่วยเริ่มรู้สึกอายเมื่อต้องเข้าสังคม
- อย่างไรก็ดีเมื่อแพทย์สืบค้นประวัติเพิ่มเติมเพื่อประเมินการเจริญเติบโตของผู้ป่วยในอดีตกลับพบว่า แท้จริงแล้วผู้ป่วยเริ่มเตี้ยกว่าแฝดน้องตั้งแต่พวกเขาอายุเพียง 2 ปีแล้ว เพียงแต่ยังสังเกตได้ไม่ชัดเจน
- ในช่วงขวบปีแรกเขามีพัฒนาการปกติดีเช่นเดียวกับคู่แฝด
- คลอดด้วยวิธีธรรมชาติ น้ำหนักแรกคลอด 3.2 kg
- เขาเป็นลูกคนที่ 5 จากทั้งหมด 6 คน พี่ ๆ ของเขารวมถึงน้องชายฝาแฝดมีพัฒนาการตามวัยที่ปกติดี
ผลการตรวจทางห้องปฏิบัติการ
- Hemoglobin genotype: AA
- Serum electrolyte, urea, creatinine: อยู่ในช่วงปกติ
- Serum hormones:
- Testosterone, growth hormone, adrenocorticotropic hormone (ACTH), thyroxine, follicle stimulating hormone (FSH), luteinizing hormone (LH), fasting cortisol: อยู่ในระดับที่ต่ำมาก
- Thyroid stimulating hormone (TSH): สูงกว่าปกติ
แพทย์วินิจฉัยว่าผู้ป่วยเป็น pediatric hypopituitarism หรือภาวะที่ต่อมใต้สมอง (pituitary gland) ทำงานบกพร่องในเด็ก ซึ่งทำให้ต่อมใต้สมองไม่สามารถควบคุมการผลิตฮอร์โมนได้เพียงพอ
Hypopituitarism เป็นโรคที่พบได้ไม่บ่อยในเด็ก อุบัติการณ์ของโรคน้อยกว่า 3 รายต่อ 1 ล้านคนต่อปี โดยสามารถเกิดขึ้นได้ตั้งแต่แรกเกิด (congenital) หรือได้รับมาภายหลัง (acquired) จึงพบได้ในเด็กทุกช่วงวัยตั้งแต่แรกเกิดไปจนถึงวัยรุ่น โดยจะมีผลทำให้เด็กเติบโตช้าและอาจนำไปสู่ภาวะทุพพลภาพและการเสียชีวิตได้ ภาวะพร่อง growth hormone เป็นปัจจัยสำคัญที่เพิ่มโอกาสการเสียชีวิตในผู้ป่วยเด็กถึง 3 เท่า การวินิจฉัยโรคตั้งแต่ระยะเนิ่น ๆ และการรักษาด้วย hormone replacement therapy ที่เหมาะสมจะช่วยป้องกันเหตุการณ์ไม่พึงประสงค์ดังกล่าวได้
สาเหตุของ congenital และ acquired hypopituitarism มีดังนี้

แพทย์ผู้ทำการรักษาได้วิเคราะห์ถึงสาเหตุที่น่าจะเป็นไปได้และสาเหตุที่ไม่น่าเกี่ยวข้องกับความผิดปกติของผู้ป่วยรายนี้ไว้ ดังนี้
- ความผิดปกติเริ่มเกิดขึ้นตั้งแต่เขาอายุได้เพียง 2 ปี แพทย์จึงเชื่อว่ามีโอกาสน้อยมากที่จะเป็น acquired hypopituitarism
- ผล CT scan สมองไม่พบความผิดปกติ จึงไม่น่าเกี่ยวข้องกับ tumors
- ไม่พบ dysmorphic feature ที่เกี่ยวข้องกับ Pallister-Hall syndrome
- ขาดประวัติที่สามารถยืนยันได้ชัดเจนว่าไม่มีการบาดเจ็บระหว่างคลอด โดยทราบแต่เพียงว่าคลอดทางช่องคลอดตามปกติ ทำให้ประเด็นนี้ยังตัดออกไปไม่ได้
- สาเหตุที่แพทย์นึกถึงอีกประการหนึ่งคือ การกลายพันธุ์ของยีน แต่ก็เป็นเรื่องที่พิสูจน์ได้ยากสำหรับผู้ป่วยรายนี้เนื่องจากไม่มีการตรวจทางพันธุกรรม
การรักษา
ผู้ป่วยได้รับการรักษาด้วย hormone replacement therapy ร่วมกับ growth hormone therapy
- รักษาในช่วงเริ่มต้นด้วย levothyroxine + low dose prednisolone
- ในเดือนที่ 7 หลังเริ่มรักษา ส่วนสูงเพิ่มขึ้น 2.5 cm และน้ำหนักเพิ่มขึ้น 2 kg ปริมาตรอัณฑะเพิ่มจากเดิม 2 ml เป็น 3 ml
- ในเดือนเดียวกันนี้แพทย์เริ่มรักษาด้วย human chorionic gonadotropin (HCG) และตามด้วยการให้ FSH ในเดือนที่ 11
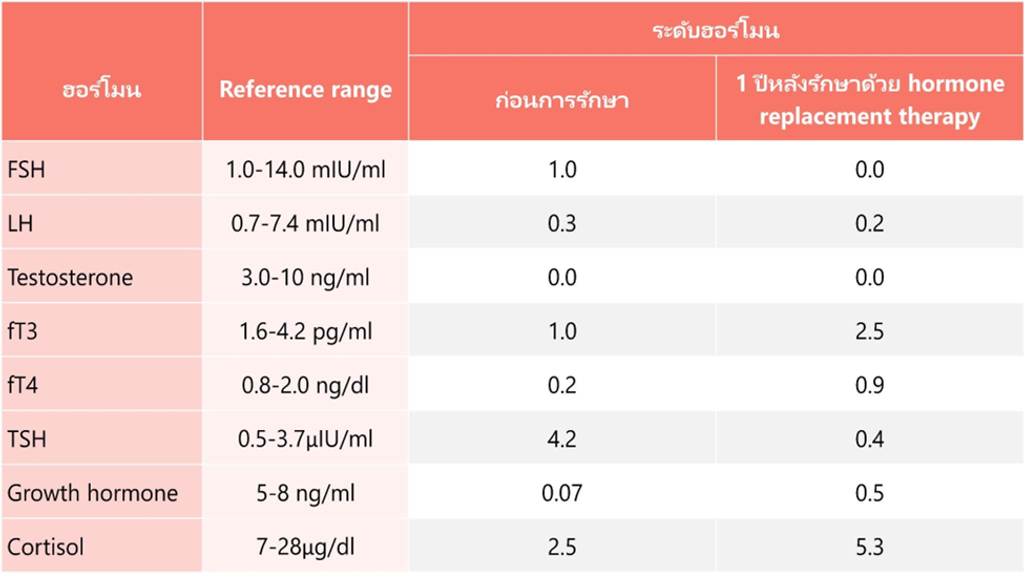
- 1 ปีผ่านไป serum hormones อยู่ในระดับที่ดีขึ้นเมื่อเทียบกับช่วงก่อนรักษา (ตารางที่ 1)
- หลังจากรักษานานร่วม 2 ปี ผู้ป่วยและครอบครัวตัดสินใจที่จะไม่รับการรักษาต่อเนื่องจากปัญหาด้านค่าใช้จ่ายเกี่ยวกับยา
- ตลอดระยะเวลาของการรักษาถือได้ว่าผู้ป่วยตอบสนองต่อการรักษาเป็นอย่างดี แพทย์ให้ความเห็นเพิ่มเติมว่าหากผู้ป่วยเข้าถึงการรักษาเร็วกว่านี้ รวมถึงการรักษาที่ต่อเนื่องไปอีกหลังจากช่วง 2 ปีนี้ น่าจะทำให้ผลลัพธ์ด้านการรักษาดีมากยิ่งขึ้น
ตารางที่ 1 ระดับฮอร์โมนก่อนและหลังการรักษาด้วย hormone replacement therapy นาน 1 ปี
สรุป
กรณีศึกษานี้ถือเป็นการสร้างความตระหนักรู้เกี่ยวกับ pediatric hypopituitarism ซึ่งแม้จะพบได้น้อยมากแต่ก็เกิดขึ้นได้กับเด็กในทุกช่วงวัย การวินิจฉัยโรคและการรักษาตั้งแต่ระยะต้น ๆ จะทำให้การพยากรณ์โรคดีและช่วยป้องกันภาวะทุพพลภาพและการเสียชีวิตได้
แหล่งที่มา
Oluwayemi IO, Olatunya OS, Ogundare EO, Ajite AB, Babatola AO, Adeniyi AT, Komolafe AK. Paediatric hypopituitarism: a case report and management challenges in a resource poor setting. Pan Afr Med J. 2020 Oct 20;37:170. doi: 10.11604/pamj.2020.37.170.23656. PMID: 33425203; PMCID: PMC7757318.